ARTÍCULOS

Tuberculosis intestinal e infecciones por patógenos oportunistas en paciente con VIH
Intestinal Tuberculosis and Opportunistic Pathogen Infections in a Patient with HIV
Autor:
- César Augusto Ramos Matamoros (1) (ORCID 0009-0009-0714-9880)
- Hayde Sarahí Ramos Marrero (2) (ORCID 0009-0008-4993-9218)
Sobre el autor:
- Departamento de Gastroenterología y Endoscopia Digestiva. Hospital
Universitario Dr. José Eleuterio González. Universidad Autónoma de Nuevo León. Monterrey, Nuevo León. México. - Departamento de Anatomía Patológica y Citopatología. Hospital Universitario Dr. José Eleuterio González. Universidad Autónoma de Nuevo León. Monterrey, Nuevo León. México.
Información del manuscrito: Recibido/Received: 27-10-24
Aceptado/Accepted: 22-07-25
Contacto de correspondencia: cesar.rm77@gmail.com
Resumen
El Virus de Inmunodeficiencia Humana (VIH) predispone a los pacientes a múltiples infecciones oportunistas y complicaciones multisistémicas, siendo la Tuberculosis (TB) extrapulmonar una de las más desafiantes. Este caso es relevante por la presentación atípica y la complejidad diagnóstica en un contexto de coinfección. Reportamos el caso de un hombre de 31 años con VIH avanzado, quien desarrolló TB intestinal y múltiples infecciones oportunistas. El paciente ingresó con diarrea crónica, pérdida de peso, fiebre y dolor abdominal. Los exámenes iniciales evidenciaron anemia, linfopenia, hipoalbuminemia y lesión renal aguda, además de pruebas positivas para clostridioides difficile y sífilis. Du
rante la hospitalización presentó sangrado digestivo alto, motivo por el cual se realizó una endoscopia digestiva superior, que mostró candidiasis esofágica y lesiones nodulares en el duodeno. La biopsia duodenal confirmó el diagnóstico de tuberculosis intestinal. A pesar de instaurarse tratamiento con antimicrobianos de amplio espectro y manejo de soporte, el paciente experimentó un deterioro hemodinámico progresivo que culminó en su fallecimiento. La tuberculosis intestinal representa un reto diagnóstico en pacientes inmunocomprometidos debido a sus síntomas inespecíficos, como diarrea y pérdida de peso, que pueden confundirse con otras infecciones o complicaciones gastrointestinales. Este caso destaca la importancia de un enfoque multidisciplinario para la coinfección VIH-TB, considerando la alta carga de enfermedades oportunistas y la limitada disponibilidad de recursos diagnósticos y terapéuticos en Latinoamérica. El diagnóstico temprano y el manejo oportuno de la TB extrapulmonar son esenciales para mejorar los resultados en pacientes con VIH. Este caso subraya la necesidad de fortalecer los sistemas de salud en contextos de alta vulnerabilidad para abordar la coinfección VIH-TB con estrategias integrales y multidisciplinarias.
Palabras clave: tuberculosis, VIH, clostridioides difficile, endoscopia, Honduras
Abstract
The Human Immunodeficiency Virus (HIV) predisposes patients to multiple opportunistic infections and multisystem complications, with extrapulmonary tuberculosis (TB) being one of the most challenging. This case is relevant due to the atypical presentation and diagnostic complexity in a context of co-infection. We report the case of a 31-year-old man with advanced HIV, who developed intestinal TB and multiple opportunistic infections. The patient was admitted with chronic diarrhea, weight loss, fever, and abdominal pain. Initial examinations showed anemia, lymphopenia, hypoalbuminemia, and acute kidney injury, in addition to positive tests for clostridioides difficile and syphilis. During hospitalization, he presented upper gastrointestinal bleeding, for which an upper gastrointestinal endoscopy was performed, which showed esophageal candidiasis and nodular lesions in the duodenum. Duodenal biopsy confirmed the diagnosis of intestinal tuberculosis. Despite broad-spectrum antimicrobial therapy and supportive care, the patient experienced progressive hemodynamic deterioration that culminated in his death. Intestinal tuberculosis represents a diagnostic challenge in immunocompromised patients due to its nonspecific symptoms, such as diarrhea and weight loss, which can be confused with other infections or gastrointestinal complications. This case highlights the importance of a multidisciplinary approach to HIV TB co-infection, considering the high burden of opportunistic diseases and the limited availability of diagnostic and therapeutic resources in Latin America. Early diagnosis and timely management of extrapulmonary TB are essential to improve outcomes in patients with HIV. This case underscores the need to strengthen health systems in highly vulnerable contexts to address HIV-TB co-infection with comprehensive and multidisciplinary strategies.
Keywords: tuberculosis, HIV, clostridioides difficile, endoscopy, Honduras
Introducción
La TB y el VIH son problemas críticos de salud pública en Latinoamérica, donde su coinfección agrava la carga de enfermedad. La TB extrapulmonar, particularmente la tuberculosis intestinal, es una forma grave y poco frecuente que representa un reto diagnóstico por su presentación inespecífica. “A nivel global, se estima que entre el 1-3 % de los casos de TB afectan el tracto gastrointestinal, aunque esta cifra puede ser mayor en pacientes inmunocomprometidos, como aquellos con VIH avanzado” (1).
En Honduras, según el Perfil de País publicado por la Organización Panamericana de la Salud (OPS) en 2024, la tasa de incidencia de TB en el año 2022 fue de 22 casos nuevos por cada 100 000 habitantes. Además, la tasa de mortalidad por TB ajustada por edad fue de 6.2 por cada 100 000 habitantes en 2019, siendo mayor en hombres (8.2) que en mujeres (4.5). Por otro lado, en 2022 se estimó una tasa de nuevos diagnósticos de infección por el VIH de 10.6 por cada 100 000 habitantes, mientras que la tasa de mortalidad ajustada por esta causa fue de 11.0 por cada 100 000 habitantes en 2019, con una reducción del 75.6 % entre los años 2000 y 2019.
La relevancia de este reporte radica en su capacidad de ilustrar los desafíos clínicos asociados a la TB extrapulmonar en pacientes con VIH, particularmente en regiones con recursos limitados. En el contexto de Honduras, donde persisten barreras significativas en el acceso oportuno a la atención médica, al diagnóstico temprano del VIH y a la terapia antirretroviral, además de altos niveles de estigmatización social del VIH que retrasan la búsqueda de atención médica, este tipo de presentaciones clínicas representa un reto frecuente en la práctica diaria. Este reporte pretende contribuir al conocimiento actual, promoviendo un enfoque más eficaz para el diagnóstico y manejo de la coinfección VIH-TB en entornos con alta vulnerabilidad.
Presentación del caso
Hombre de 31 años originario con antecedente de diagnóstico de infección por VIH un año antes del ingreso. Recibía Terapia Antirretroviral (TAR) con bictegravir, emtricitabina y tenofovir, además de profilaxis primaria con trimetoprim-sulfametoxazol. El paciente refería adherencia irregular al TAR, sin controles clínicos ni virológicos recientes. No reportaba contacto conocido con pacientes con tuberculosis, aunque vivía en condiciones de hacinamiento. Negaba consumo de drogas inyectadas, pero mencionaba relaciones sexuales sin protección con múltiples parejas.
Consultó al servicio de urgencias por cuadro de seis semanas de evolución caracterizado por diarrea crónica, dolor abdominal en epigastrio, fiebre persistente y diaforesis nocturna. En los últimos días presentó intensificación del dolor, náuseas, vómitos e intolerancia progresiva a la vía oral. También refería pérdida de peso no cuantificada que posteriormente, se estimó en 15 kg en los últimos seis meses. No reportó síntomas respiratorios como tos, disnea o hemoptisis.
Al examen físico destacaba caquexia con sarcopenia marcada, palidez generalizada, adenopatías palpables cervicales y femorales y dolor difuso a la palpación abdominal sin signos de irritación peritoneal. No se documentaron signos de focalización pulmonar.
Entre los estudios de laboratorio se encontró anemia severa (Hb 6.4 g/dL), linfopenia (0.3 × 10⁹/L), hipoalbuminemia (2.0 g/dL), insuficiencia renal aguda (creatinina 2.0 mg/dL, BUN 28 mg/dL), AST 55 U/L ALT 78 U/L, fosfatasa alcalina 442 U/L, CD4 de 13 células/mm³ y carga viral de 220 000 copias/mL. Las pruebas serológicas reportaron VDRL positivo, confirmado con anticuerpos anti-treponema pallidum. El examen de heces mostró abundantes leucocitos y fue positivo para antígenos de clostridioides difficile (GDH y toxinas A/B).
Se realizó Tomografía Computarizada (TAC) de tórax y abdomen, que evidenció hepatoesplenomegalia y múltiples adenopatías: mediastinales, paratraqueales, subcarinales, hiliaresbilaterales, interlobares, mesentéricas, paraaórticas, interaortocavas y retrocavas. Aunque no se observaron lesiones pulmonares típicas de tuberculosis, la diseminación ganglionar sugería compromiso sistémico.
Dado el contexto de inmunosupresión severa y la sospecha de un proceso linfoproliferativo o infeccioso diseminado, se realizó biopsia de médula ósea. El aspirado mostró abundantes bacilos ácido-alcohol resistentes (BAAR) con tinción de Ziehl-Neelsen y positividad para ácido peryódico de schiff (PAS), sugestivos de micobacteriosis diseminada.
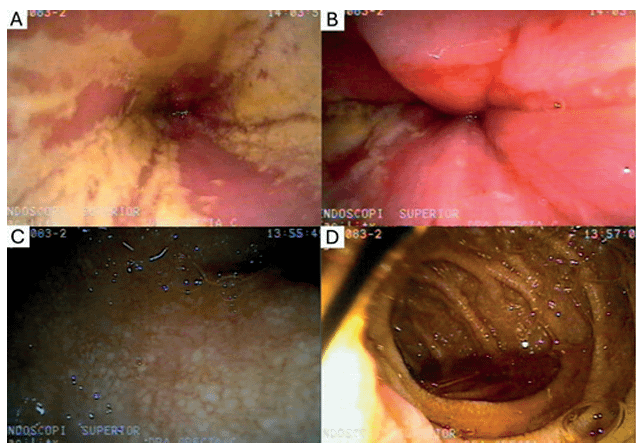
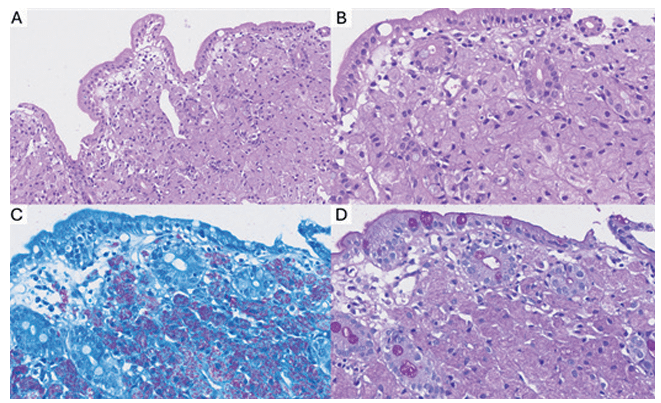
Durante la hospitalización presentó episodio de melena y descenso de hemoglobina. Se realizó endoscopia digestiva alta, que mostró candidiasis esofágica y múltiples lesiones nodulares en la primera y segunda porción del duodeno (Figura 1). Las biopsias fueron positivas para BAAR y PAS (Figura 2), confirmando el diagnóstico de tuberculosis intestinal.
El paciente recibió tratamiento con ceftriaxona para sífilis, y manejo para clostridioides difficile con vancomicina oral y metronidazol. Presentó signos de distrés respiratorio e inestabilidad hemodinámica, por lo que fue trasladado a la Unidad de Cuidados Intensivos, donde requirió ventilación mecánica y soporte con vasopresores. No fue posible iniciar esquema antituberculoso, ni ajustar TAR antes de su agravamiento clínico. A pesar del manejo intensivo, desarrolló coagulación intravascular diseminada y falleció por paro cardiorrespiratorio.
Figura 1. Endoscopia superior. Esófago con múltiples placas blanquecinas longitudinales rodeada de mucosa eritematosa (A, B). Duodeno con mucosa nodular, vellosidades aplanadas y linfangiectasias (C, D).
Figura 2. Vellosidad duodenal aplanada con expansión de la lámina propia a expensas de un denso infiltrado histiocítico (A, B). Las tinciones de ziehl-neelsen (C) y ácido peryódico de shift (D) resaltaron la presencia de numerosos bacilos ácido alcohol resistentes dentro de los macrófagos observados.
Discusión
«La tuberculosis gastrointestinal (TB-GI) es una gran imitadora de otras patologías abdominales, lo que dificulta su reconocimiento clínico temprano” (3). “Entre los factores de riesgo se encuentran la hepatopatía crónica, uso de inmunosupresores, diabetes mellitus, neoplasias hematológicas, diálisis peritoneal y la infección por VIH” (4).
La TB-GI puede originarse por reactivación de una infección latente en cualquier segmento del tracto gastrointestinal. Las localizaciones más comunes incluyen el íleon terminal y el ciego, debido a la abundante presencia de tejido linfoide (5,6). “La afectación duodenal, como en el caso presentado, es poco frecuente y se reporta en solo 2–2.5 % de los casos” (7), lo cual constituye uno de los hallazgos clínicos más relevantes y atípicos del presente reporte.
Los síntomas clínicos son diversos y en muchos casos inespecíficos. Entre ellos destacan el dolor abdo minal (30–88 %), fiebre (21–73 %), diarrea (5–47 %), pérdida de apetito (30–90 %), estreñimiento (7–24 %) y hematoquecia (5–15 %) (8). En etapas avanzadas pueden presentarse complicaciones como obstrucción intestinal o perforación (9). El paciente descrito presentó dolor abdominal persistente, diarrea crónica y pérdida de peso significativa, manifestaciones compatibles con una forma avanzada de TB intestinal.
En personas que viven con VIH, el riesgo de desarrollar TB es 26 veces mayor que en la población general (10), y este riesgo se incrementa notablemente cuando el recuento de células CD4 cae por debajo de 100 células/mm³ (11). La TB extrapulmonar, incluyendo la forma intestinal, es más frecuente en estos pacientes y su diagnóstico suele ser complejo, dada la presentación inespecífica y la alta frecuencia de infecciones oportunistas concomitantes. En este caso, además de la TB intestinal, coexistían candidiasis esofágica e infección por clostridioides difficile, lo que resalta la severidad de la inmunosupresión y la dificultad diagnóstica en este tipo de pacientes.
Diagnóstico y manejo
El diagnóstico de TB intestinal en pacientes con VIH representa un reto clínico significativo. La presentación clínica suele ser inespecífica y se superpone con la de otras infecciones oportunistas o procesos malignos, lo que puede retrasar o confundir el diagnóstico. Las pruebas de laboratorio suelen revelar anemia, linfopenia, hipoalbuminemia y elevación de marcadores de inflamación, como la velocidad de sedimentación globular (12). La Prueba Cutánea con Derivado Proteico Purificado (PPD) es positiva en el 52–88 % de los casos, mientras que los ensayos de liberación de interferón gamma, como IGRA o T-SPOT, son positivos hasta en el 86 % de los pacientes. Sin embargo, un resultado negativo no excluye la enfermedad, especialmente en individuos inmuno comprometidos (13).
La Tomografía Computarizada (TAC) es la modalidad de imagen más útil, mostrando hallazgos característicos como engrosamiento circunferencial de la pared intestinal, estenosis segmentarias y adenopatías mesentéricas. En casos más avanzados puede observarse una masa heterogénea en íleon terminal, ciego o válvula ileocecal (14).
El examen endoscópico permite visualizar lesiones compatibles con TB gastrointestinal: úlceras, nódulos, pseudopólipos, estenosis e infrecuentemente, fístulas o lesiones que simulan masas. Una característica frecuente es la deformación de la válvula ileocecal, que se presenta dilatada y ampliamente abierta en aproximadamente el 66 % de los casos (15,16). En este paciente, el hallazgo de lesiones nodulares duodenales inusuales, sumado a la inmunosupresión profunda y la evidencia radiológica de linfadenopatías múltiples, motivó un enfoque diagnóstico amplio.
Inicialmente, el diagnóstico diferencial incluyó enfermedad linfoproliferativa asociada a VIH (como linfoma no Hodgkin), infecciones micóticas diseminadas, enfermedad de Whipple, neoplasias digestivas (incluido cáncer gástrico o pancreático) y tuberculosis diseminada. La decisión de realizar biopsia de médula ósea fue guiada por la presencia de pancitopenia, hepatoesplenomegalia y adenopatías generalizadas con el objetivo de descartar procesos linfoproliferativos o infecciosos infiltrativos. El hallazgo de bacilos ácido-alcohol resistentes (BAAR) en médula ósea y posteriormente en biopsias duodenales confirmó el diagnóstico de TB diseminada con compromiso intestinal.
La confirmación microbiológica sigue siendo el método de referencia para el diagnóstico. No obstante, la sensibilidad de la baciloscopia en TB intestinal es baja con cultivos positivos en menos del 50 % de los casos. Por ello, se priorizan métodos moleculares como PCR o GenXpert-MTB/RIF, con tasas de positividad entre el 50 % y el 95 % en muestras intestinales (17). La histopatología complementa el diagnóstico al demostrar granulomas con inflamación crónica (17).
El diagnóstico diferencial de la TB duodenal incluye linfoma intestinal, neoplasias gástricas o pancreáticas, enfermedad ulcerosa péptica atípica y procesos infecciosos como histoplasmosis o criptosporidiosis. En este contexto, un alto índice de sospecha clínica es fundamental, especialmente en pacientes inmunocomprometidos con síntomas digestivos y hallazgos radiológicos inespecíficos (3,7).
La TB intestinal responde en la mayoría de los casos al tratamiento médico estándar con fármacos antituberculosos, evitando intervenciones quirúrgicas. La cirugía se reserva para complicaciones como obstrucción, perforación, abscesos o fístulas. En casos de estenosis intestinal, el tratamiento médico puede ser suficiente, y la dilatación endoscópica con balón constituye una alternativa no quirúrgica eficaz (18).
Tuberculosis y VIH en Honduras
La coinfección VIH-TB continúa representando un desafío crítico para la salud pública en Honduras. La combinación de ambas enfermedades es letal si no se diagnostica y trata a tiempo, especialmente en personas con VIH avanzado, quienes son más propensos a desarrollar formas extrapulmonares de tuberculosis, como la intestinal.
Según datos de los Centros para el Control y Prevención de Enfermedades (CDC), en 2023 la incidencia estimada de tuberculosis en Honduras fue de 31 casos por cada 100 000 habitantes, y aproximadamente el 6.2 % de los casos se produjeron en personas que viven con VIH. Aunque esta proporción muestra una mejora con respecto a reportes anteriores (como el 17 % documentado en 2020), la coinfección sigue siendo una prioridad crítica en el abordaje integral del VIH y la TB en el país (19).
Manejo multidisciplinario y desafíos en Honduras
La coinfección por VIH y TB, especialmente en sus formas extrapulmonares como la intestinal, continúa asociándose con una elevada mortalidad. Su abordaje requiere un enfoque integral y multidisciplinario, particularmente en países como Honduras, donde persisten desafíos en el acceso y continuidad del cuidado.
Aunque el tratamiento para ambas enfermedades es gratuito y se cuenta con Servicios de Atención Integral (SAI), el uso limitado de estos recursos frecuentemente por desconocimiento tanto de la población como del personal de salud afecta negativamente los resultados clínicos. Para enfrentar esta situación, el país ha implementado estrategias a través de la Atención Primaria en Salud (APS) y los SAI, con el fin de ampliar la cobertura y fortalecer el manejo de la coinfección.
Actualmente, más de 500 equipos de APS, conformados por médicos, enfermeras y promotores de salud, brindan atención comunitaria prioritaria en zonas rurales y de difícil acceso. Además, cerca de 735 centros realizan pruebas de VIH y 60 establecimientos ofrecen atención especializada a través de los SAI, donde se garantiza el acceso a la TAR, tratamiento antituberculoso, consejería y seguimiento clínico.
Estas instancias también realizan búsqueda activa de casos y actividades de promoción comunitaria. Sin embargo, aún existen brechas importantes en términos de cobertura efectiva, adherencia terapéutica y conocimiento sobre los servicios disponibles, lo que continúa limitando los desenlaces en personas con VIH avanzado y TB.
Conclusiones
El manejo de la TB intestinal en pacientes con VIH avanzado es un reto significativo, especialmente en entornos con recursos limitados como Honduras. La coinfección VIH-TB es común y puede complicarse aún más con infecciones oportunistas como clostridium difficile y candidiasis esofágica. Este caso destaca la importancia de un enfoque integral para el manejo de pacientes con VIH avanzado, que incluya un diagnóstico temprano, un tratamiento oportuno y un apoyo multidisciplinario.
A nivel nacional, Honduras debe continuar fortaleciendo sus programas de prevención y tratamiento para la coinfección VIH-TB, mejorando el acceso a la TAR y las pruebas de diagnóstico avanzadas. El éxito de estas intervenciones es crucial para reducir la mortalidad asociada a la tuberculosis extrapulmonar en personas que viven con VIH. Este caso subraya la urgencia de abordar estas brechas en el sistema de salud, especialmente para los pacientes más vulnerables con inmunosupresión grave.
Se sugiere establecer protocolos nacionales para la detección activa de TB extrapulmonar en pacientes con VIH avanzado, capacitar al personal médico en el reconocimiento de presentaciones atípicas como la TB intestinal, y asegurar la disponibilidad de herramientas diagnósticas y terapias combinadas en todos los niveles de atención.
Referencias
- Monreal-Robles, R, González-González, JA, Sordia-Ramírez, J., Ruiz-Holguin, E, Negreros-Osuna, AA, de la Rosa-Pacheco, S, Soto-Moncivais, B, & Rendón A. High mortality due to gastrointestinal TB in HIV and non-HIV patients. The international journal of tuberculosis and lung disease: the official journal of the International Union against Tuberculosis and
Lung Disease. 2022; 26(4): 348–355. Available from: https://doi.org/10.5588/ijtld.21.0446. - Honduras – Country profile. Health in the Americas. 2024. Available from: https://hia.paho.org/en/countries-22/honduras-country-profile.
- Abu-Zidan FM, Sheek-H,ussein M. Diagnosis of abdominal tuberculosis: lessons learned over 30 years: pectoral assay [published correction appears in World J Emerg Surg. 2019 14: 42. Available from: https://doi:10.1186/s13017-019-0260-3 ] . World J Emerg Surg. 2019; 14: 33. Published 2019 Jul 12. Available from: https://doi:10.1186/s13017-019-0252-3.
- Jeong YJ, Kang JY, Kim HW, et al. Association of Underlying Comorbidities and Sites of Tuberculosis: an analysis using surveillance data. BMC Pulm Med. 2022; 22(1): 417. Published 2022 Nov 12. Available from: https://doi:10.1186/s12890-022-02224-3.
- Eraksoy H. Gastrointestinal and Abdominal Tuberculosis. Gastroenterol Clin North Am. 2021; 50(2): 341-360. Available from: https://doi:10.1016/j.gtc.2021.02.004.
- Mukewar S, Mukewar S, Ravi R, Prasad A, S Dua K. Colon tuberculosis: endoscopic features and prospective endoscopic follow-up after anti-tuberculosis treatment. Clin Transl Gastroenterol. 2012; 3(10): e24. Published 2012 Oct 11. Available from: https://doi:10.1038/ctg.2012.19.
- Debi U, Ravisankar V, Prasad KK, Sinha SK, Sharma AK. Abdominal tuberculosis of the gastrointestinal tract: revisited. World J Gastroenterol. 2014; 20(40): 14831-14840. Available from: https://doi:10.3748/wjg.v20.i40.14831.
- Jha DK, Pathiyil MM, Sharma V. Evidence-based approach to diagnosis and management of abdominal tuberculosis. Indian J Gastroenterol. 2023; 42(1): 17-31. Available from: https://doi:10.1007/s12664-023-01343-x.
- Sheikhi S, Eghbal F, Hesari MF, Ziaie S. Tuberculosis of gastrointestinal tract revealed by acute abdomen due to ileocecal perforation in an HIV-infected patient: A case report. Int J Surg Case Rep.; 2024. Available from: https://doi:10.1016/j.ijscr.2024.110368.
- Pai M, Behr MA, Dowdy D, et al. Tuberculosis. Nat Rev Dis Primers. 2016; 2: 16076. Published 2016 Oct 27. Available from: https://doi:10.1038/nrdp.2016.76
- Shivakoti R, Sharma D, Mamoon G, Pham K. Association of HIV infection with extrapulmonary tuberculosis: a systematic review. Infection. 2017; 45(1): 11-21. Available from: https://doi:10.1007/s15010-016-0960-5.
- Cheng W, Zhang S, Li Y, Wang J, Li J. Intestinal tuberculosis: clinico-pathological profile and the importance of a high degree of suspicion. Trop Med Int Health. 2019; 24(1): 81-90.
Available from: https://doi:10.1111/tmi.13169. - Goletti D, Delogu G, Matteelli A, Migliori GB. The role of IGRA in the diagnosis of tuberculosis infection, differentiating from active tuberculosis, and decision making for initiating treatment or preventive therapy of tuberculosis infection. Int J Infect Dis. 2022; 124 Suppl 1:
S12-S19. Available from: https://doi:10.1016/j.ijid.2022.02.047. - Gupta P, Kumar S, Sharma V, et al. Common and uncommon imaging features of abdominal tuberculosis. J Med Imaging Radiat Oncol. 2019; 63(3): 329-339. Available from: https://doi:10.1111/1754-9485.12874.
- Moka P, Ahuja V, Makharia GK. Endoscopic features of gastrointestinal tuberculosis and crohn’s disease. J Dig Endosc. 2017; 8: 1-11. Available from: https://doi: 10.4103/jde.JDE_48_16
- Jung Y, Hwangbo Y, Yoon SM, et al. Predictive Factors for Differentiating Between Crohn’s Disease and Intestinal Tuberculosis in Koreans. Am J Gastroenterol. 2016; 111(8): 1156-1164.
Available from: https://doi:10.1038/ajg.2016.212. - Al-Zanbagi AB, Shariff MK. Gastrointestinal tuberculosis: a systematic review of epidemiology, presentation, diagnosis and treatment. Saudi J Gastroenterol. 2021; 27(5): 261-274.
Available from: https://doi:10.4103/sjg.sjg_148_21. - Kumar P, Jena A, Birda CL, et al. Safety and efficacy of non-fluoroscopic endoscopic dilatation of gastrointestinal tuberculosis related strictures. BMC Gastroenterol. 2022; 22(1): 60.
Published 2022 Feb 11. Available from: https://doi:10.1186/s12876-022-02140-0. - Centers for Disease Control and Prevention (CDC). Honduras: Global Health – HIV & TB.
Atlanta: U.S. Department of Health and Human Services. 2023. [cited 2025 Jul 21]. Available
from: https://www.cdc.gov/global-hiv-tb/php/where-we-work/honduras.html.